目次(各項目へジャンプします)
根管治療とは
歯の内部には神経と血管が通っている「根管(こんかん)」と呼ばれる管があり、その中をきれいにする治療を「根管治療」と言います。
根管治療は、抜髄(ばつずい)と感染根管治療に大きくわけられます。抜髄は、むし歯が神経まで到達してしまった場合に行われる、神経を取り除く治療です。一方、感染根管治療は過去に根管治療を行い、神経のない歯が再びむし歯菌に感染し、歯の根っこに膿ができた場合に行う治療になります。
むし歯が神経まで到達すると強い痛みを感じるため、治療を受ける方が多いですが、神経のない歯は痛みを感じないため、発見が遅れがちです。根管治療を行わずに放置すると、歯を失う可能性が高まります。根管治療は歯を残すための大切な治療なのです。
しかし、保険診療での根管治療の成功率は50%以下と言われており、先進国の中でも日本は成功率が低いとされています。その理由として、保険診療で使用できる材料や時間が限定されていることが挙げられます。ゆえに、材料はともかく治療期間が長期化する場合がある事はご承知おきください。
抜歯を回避するための根管治療
歯の根っこの深いところまで進行したむし歯は、根管治療を行うことで抜歯を回避できる可能性があります。
根管治療は、むし歯菌に感染した根管内の歯質や神経、組織などを取り除き、歯の根っこの中を清掃する治療です。リーマーやファイルと呼ばれる針のような器具を回転させたり掻き出したりして歯の中の根っこを清掃し、感染源を取り除きます。
根管治療は簡単そうな治療に感じられるかもしれません。しかし、歯の根っこは無数に枝分かれていることに加え、根管内は非常に細く暗い場所であるため難しい治療です。丁寧な治療を行っても感染した歯質や神経、組織などを完全に取り除けないケースもあります。そのため、根管治療を行わず、抜歯を提案する歯科医師もいます。
しかし、必要に応じて適切な機器を用い、時間と手間をかけて精密に根管治療を行うことで、抜歯を回避できる可能性があります。他院では抜歯が必要とされていた歯を残せる可能性が高くなるのであれば、可能な限り歯を守るべきであると当院では考えています。
ただし、検査により歯を残せないと判断した場合や、治療が進行しても歯を残せないと判断した場合は、患者さんの健康を第一に考え、抜歯をおすすめすることもございます。過剰な期待はなさらないようお願い致します。
根管治療の必要な可能性が高いケース
「歯がズキズキする」「冷たいものがしみる」このような症状がみられる場合は、むし歯が神経にまで到達し、神経が炎症を起こしている可能性があります。特に以下のような症状がある場合は、根管治療が必要になる可能性が高いです。
- 冷たいものがしみる
- 何もしなくても歯が痛い
- 噛むと痛い
- 歯ぐきを触ると違和感がある
- 歯ぐきが腫れている
- ときどき歯がうずく
- 歯が浮いた感じがする
これらの症状が1つでも当てはまる場合、歯の神経がダメージを受けている可能性があります。特に歯ぐきが腫れている状態は、歯だけでなく歯ぐきにまで炎症がおよび、歯を支えている骨にまで影響している可能性があります。むし歯は自然に治ることはありません。放置すると将来的に治療が複雑化し、最悪のケースでは抜歯が必要になる可能性があります。痛みや違和感がある場合は早めに歯科医院を受診し、適切な治療を受けましょう。
当院の根管治療に
対する考え方
重度の虫歯で抜歯を覚悟しなければならなくなったとき、「 根管治療」という選択肢があります。
細菌に冒された部分だけを取り除き、自分の歯を残すことができる根管治療は、「入れ歯はしたくない」「自分の歯で食べ物を味わいたい」という方にとっては、ぜひとも検討してみたい治療方法です。
しかし根管治療に対して「神経を全部抜く」「治療では相当な痛みを伴う」といったイメージを抱く方も少なくなく、「抜歯はしたくないけれど根管治療もコワい」という理由で、歯科医院に通うのをやめてしまう人もしばしばいるのも現実としてあります。
根管治療を検討するくらいに虫歯が進行しているなら、放っておくのは大変危険です。最悪の場合、骨が溶けて取返しがつかなくなってしまうこともあります。
当院の考える根管治療とは。
根管治療は基本的にデメリットしかない
根管治療が悪いという意味ではありません、むしろ必要があるなら行うべき処置と言えます。なぜならば、いわゆる虫歯の激痛から逃れる為には根管治療以外に選択肢がないからです。神経や血管が通っている歯髄には、歯に栄養や血液を送り出すという大切な役割があります。
仮に根管治療で神経・血管をすべて取り除く場合、その歯の寿命は長期的な経過を考えると健全な歯に比べて確実に短くなります。
豊富な経験と技術を誇る歯科医師ならば、患者の歯の未来のことを考慮して、できる限りを尽くして「歯を残す」「抜歯はしない」という選択肢を提案してくれるかもしれません。
ただし、症状により「抜歯が絶対に必要」「根管治療では神経をすべて取ることになる」といった案内にならざるを得ない場合もあります。歯科医師は神様でも魔法使いでもありません。苦痛から逃れるという最大最強のメリットを得るために、デメリットしかない根管治療の提案をせざるを得ないのです。
根管治療には時間(期間)がかかる
上記の内容の続きになる部分もありますが、歯科治療において大切なのは、単純に歯科医師の技術だけではなく、歯科医師と患者の密なコミュニケーションです。
施術内容に納得して、安心して治療に臨めるよう、患者さんの質問に対して快く回答してくれる歯科医師は、患者の気持ちを第一に考えてくれる歯科医師だといえます。
患者の都合よりも利益優先で考える歯科医院では、しばしば、強引に根管治療(しかも自由診療)の方法をすすめてくるかもしれません。
そんなときは「かかりつけの歯科医師に相談してみます」と言って、話がそれ以上先に進まないようにしましょう。
マイクロスコープは必ずしも必要ではない
先ず、当院はマイクロスコープ、歯科用CTの設備があり、必要に応じて使用する場合もあります。その上で、近年では、より精度の高い根管治療を実現するために、歯科用マイクロスコープを導入している歯科医院が多くなってきました。
日本の根管治療の成功率は低く、一回目(初回)の根管治療がうまくいかず再根管治療になり、その再根管治療も結局うまく行かずに抜歯になってしまうケースも多いのです。
では、何故うまくいかないことが多いのでしょうか。
技術的には、神経を取る処置(抜髄)や根管の消毒をして根管充填剤で封鎖する処置(根管治療)は簡単ではありません。歯の神経を抜くとは、1本の糸のようなものをするっと引っ張って抜く、そのような簡単な処置ではないからです。
歯は人間の臓器の一部であり、その構造は非常に複雑で、むし歯から根管に感染した細菌は、複雑に入り組んだ細い根管のあらゆるところに入り込んでいきます。そこで細菌は繁殖し、根管に汚染が広がっていきます。
根管治療で、その複雑な根管に入り込んだ細菌を根管の隅々まで殺菌・消毒しなければいけないのですが、根管の複雑な構造に対して肉眼やルーペで対応するには限界があります。よく見えなければ『経験』や『勘』の治療になってしまい、根管を見落とし、消毒が不十分になり、結果、歯根の先の膿の原因となったり、歯根の周りに炎症を生じたりします。
根管治療は決して、簡単な処置ではないのです。
根管内の細菌をきれいに取り除かないと、治りません。
ここで、マイクロスコープを用いて治療すれば成功率が上がるという意見もありますが、当院は少し違います。マイクロスコープは簡単に言えば「すごく拡大して見える高級虫眼鏡」です。かなり拡大しても根管の内部まで透けて見えるわけではありません。無論、よく見えることに越したことはないのですが、根管口(根管の入り口)さえ見えてしまえばそれ以上に使用する必要はありません。それは、先述の通り根管内部が透けて見える透視装置ではないからです。透視という意味ではCTの方がずっと有益です。良い根管治療にはマイクロスコープが必須、マイクロスコープで自費の根管治療を行えば成功率が上がる、などの意見もありますが当院はそうは思いません。
デメリットもしっかり説明できる
歯科医師はメリットをやたらと強調し、デメリットを最小限にとどめてしまうケースが多いですが、デメリットもメリットと同様に、しっかり説明できる歯科医師は根管治療に対して非常に力を入れている・後ろめたい要素がない可能性が高いため、信頼できる、と言えます。
また、保険診療のデメリットだけを説明するのではなく、自費診療の場合も同様です。
デメリットは下記が挙げられます。
- 歯が脆くなる
- 痛みなどを感じなくなるため、異常を自覚できない
- 治療回数が増え、治療費が増える
根管治療の症例
はじめに
根管治療の中で、最も困難を極めるのが再根管治療で前医(→先に患者さんの診療を担当した歯科医師を指します!)が除去困難な土台を建てた場合です。
根管治療には、そもそも根管にアプローチが必要なのですが、根管に辿り着けないケースがあります。
辿り着けないというか、辿り着くのが困難ということです。
根管にアプローチ出来なければ、治療そのものを諦めるしかありません。
あるいは、治療を試みた結果、抜歯になるリスクをご理解頂く必要があります。
このようなリスクを十分に説明しない歯科医師がいることも残念な事実です。
症例の一部をご紹介します。
根管治療の症例
困難な症例
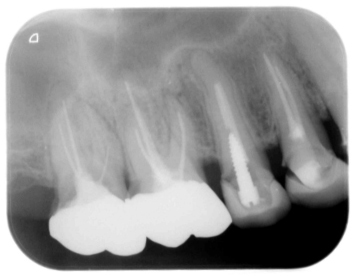
困難な症例1
5番目の歯にネジが入っているのがお分かりでしょうか。
古(いにしえ)の土台、スクリューピン、すなわちネジです。
昔、歯に接着させる技術が無かった頃は木ネジのようなネジを歯にグリグリとねじ込んで土台としていました。
この土台が入っていると、除去するのが困難無な上に歯根破折を既に起こしているか除去の過程で歯根破折させてしまう可能性があります。
抜歯覚悟で挑む必要があります。
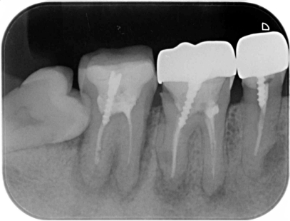
困難な症例2
ことごとく、スクリューピンが入っていますね。
歯根嚢胞(のうほう)も見受けられます。
本来であれば再根管治療が必要ですが、抜歯覚悟での治療になります。
症状が出ないことを願います。
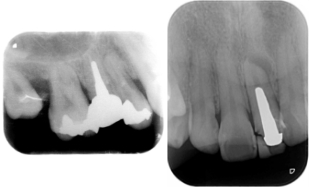
困難な症例3
歯の大きさに対して、著しく大きく長いメタルコア(金属の土台)がセメント着けされています。
このような場合、このメタルコアの除去はやはり困難を極めます。
抜歯覚悟で挑む必要があります。
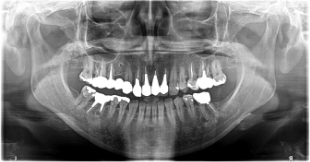
困難な症例4
根管治療済歯に、ことごとく大きなメタルコアが入っていますね。
もしもこの先、再根管治療が必要となった場合は相当なる覚悟を持って臨む必要があります。
症状が出ないことを願うばかりです。
対応可能な症例
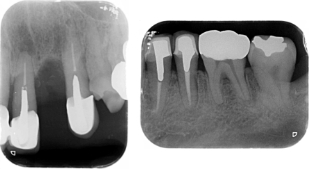
対応可能な症例1
メタルコアは入っているものの、サイズが適正な為、除去は可能と思われます。
再根管治療は可能と判断します。
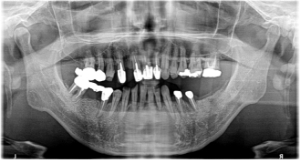
対応可能な症例2
根管治療済歯にメタルコアは入っているものの、いずれも除去可能と思われます。
もしもこの先、再根管治療が必要となっても、対応可能ですので安心ですね。
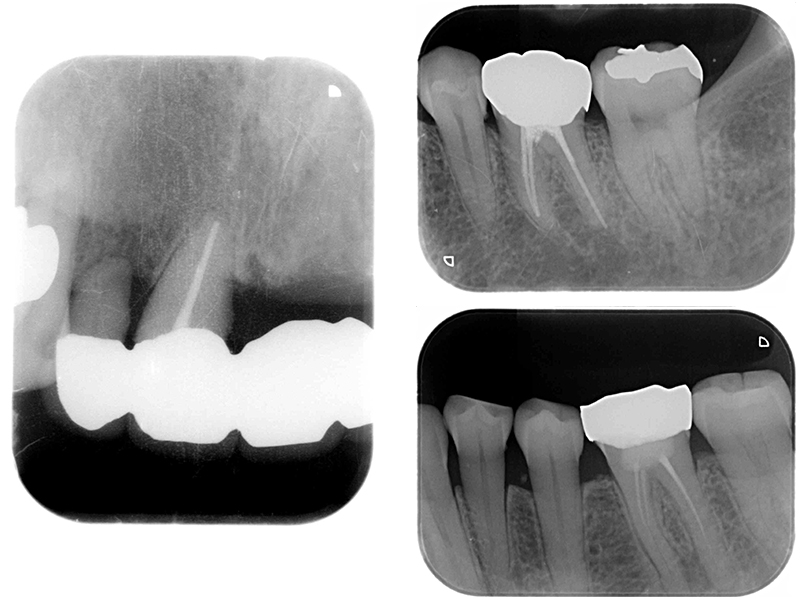
対応可能な症例3
レントゲンでメタルコアは確認出来ません。まあまあ深い位置までレジンコアが認められます。
レジンは除去が容易なため、再根管治療は可能でしょう。
セメント等でコアとしている場合でも再根管治療は可能でしょう。
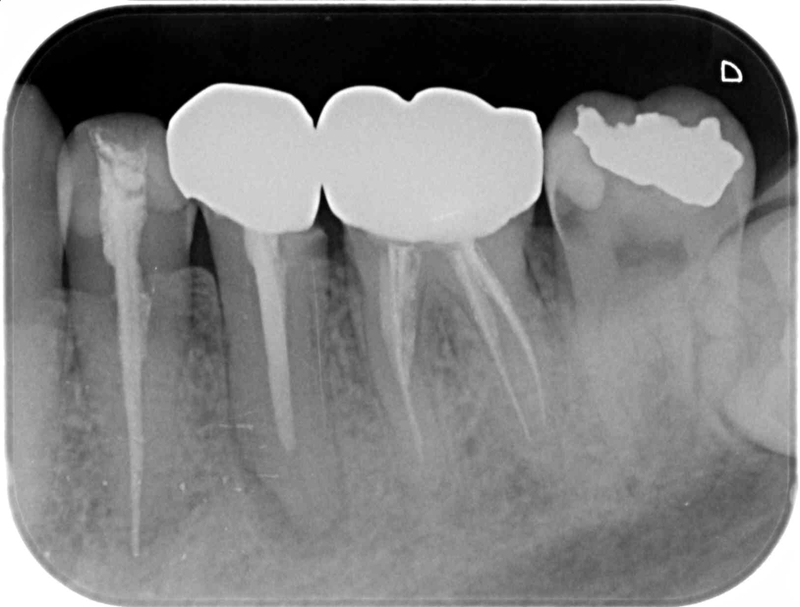
対応可能な症例4
根管治療済みの歯が並んでいますが、いずれもレントゲンでメタルコアは確認出来ません。
かすかにレジンコアはありそうな。いずれも再根管治療は可能でしょう。
(「困難な症例2」と対照的な違いとなっております。)
根管治療の流れ
診査・診断
神経にまでむし歯が進行し、根管治療(抜髄)が必要となった場合は、正確な診査・診断を行います。まず問診を行い、痛みや過去の経緯を把握。レントゲンや歯髄電気診断等を用いて、歯や歯を支える骨、歯の根っこの形態を詳細に確認します。
抜髄が必要になる主なケースは、以下の通りです。
- 痛みやしみる症状が改善しない
- 過去に激しい自発痛が発生していた
- 明らかにむし歯が神経まで到達している など
診断結果にもとづいて治療計画を立てるため、当院では診査・診断を重視しています。
むし歯・神経の除去
必要に応じて局所麻酔をし、切削器具を用いてむし歯を丁寧に除去します。その後、リーマーやファイルを用いて、むし歯菌に感染した神経や組織を慎重に取り除き、根管内の細菌を減少させます。再根管治療の場合は、以前に詰めた充填材を取り除く治療を行います。
この初期段階の治療は非常に重要です。根管治療を建物の建設に例えるならば、土台の基礎工事にあたります。たとえ上部構造が立派であっても、精度の低い土台では建物が長持ちしません。それゆえに、歯の根っこの形を維持し、根管内への細菌の侵入を防ぐために使用する器具は適切な選択が必要とされます。器具は全て滅菌されているものを使用します。
根管内の洗浄・消毒
神経を取り除いた後は、感染が広がった歯質と根管内をしっかりと清掃します。次に、専用の機械を使用して根管内の正確な長さを測定します。この測定により歯の根っこの先端まで確実に消毒でき、充填材をしっかりと入れられるのです。清掃と測定が完了したら薬で洗浄と消毒をします。
根管貼薬・仮封
細菌の繁殖を予防するために根管内に薬を入れて、セメントで仮のふたをします。根管内がきれいになるまで洗浄と消毒を繰り返します。そのため、根管治療は複数回の通院が必要です。
根管充填
消毒と洗浄を繰り返し行い根管内がきれいになった段階で、ガッタパーチャやMTAセメントといった充填材を根管内に詰めます。すき間が生じると再感染を引き起こすため、しっかりと密閉することが重要です。根管充填後は歯の根っこまで充填材が入っているか、レントゲン撮影を行います。
土台と被せ物の作製
根管治療では歯を大きく削るため、土台で歯を補強する必要があります。土台の種類は主に金属、プラスチック、グラスファイバーなどがあり、歯の状態に合わせて選択することが大切です。
土台を立てたら、歯型を取ってクラウン(被せ物)を作製します。被せ物の種類には銀歯やプラスチック、セラミックなどがあり目的や予算に応じて適切なものを選択します。
被せ物は、歯のすき間から細菌が侵入しないように精度の高いものを作製し、しっかりと接着させることが重要です。
根管治療に使用する設備・器具の紹介
歯を治療するのは道具ではなく、歯科医師であり、大切なのはその技術です。しかし、精度の高い良い道具がなければ、精密な治療が出来ないことも事実です。精密根管治療を支える重要な診療機器をご紹介させていただきます。
マイクロスコープ
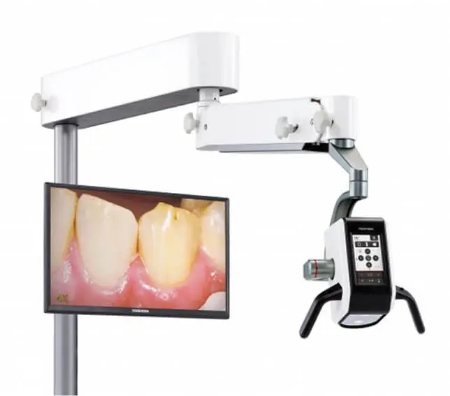
2022年4月よりマイクロスコープ「ネクストビジョン」を導入致しました。
肉眼の最大80倍まで視野を拡大できる顕微鏡の機能と口腔内カメラを搭載した精密機器で「審美性の向上」をはじめ、お口の長期的な健康維持が実現可能となります。
特徴として下記が挙げられます。
- 01. 患部の治療を高倍率・高画質で確認が出来ます
- 4K画質で80倍、2K画質で最大30倍まで拡大可能です。歯面や根管の状態をより大きく、細部まで鮮明な画像で撮影可能なため症状が確認しやすくなります。
- 02. 簡単な操作で広範囲の確認が可能です
- カメラ部分がさまざまな方向へ動かせる3軸アームになっているため、体勢を変えたり、ミラーを使用したりせずとも広範囲の確認が簡単にできます。そのため小児の向けの治療にも適しております。
- 03. 直視と拡大視野が併用できます
- 患者さんの表情が直視とモニターの両方で確認することができるので診察の精度向上が期待できます。
- 04. 根管の奥まで撮影が可能です
- 狭くて暗い根管も奥までしっかりと照らすことができるため、根管内部の状態を正確に把握することができます。
CT
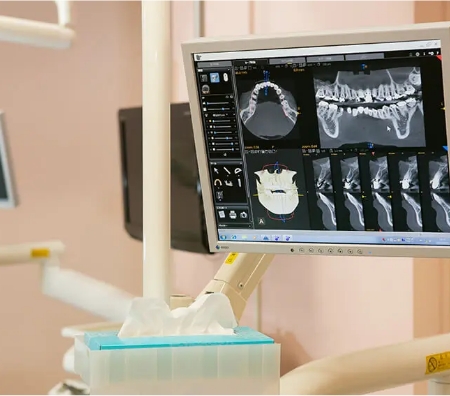
当院のレントゲンはCT複合機です。親知らず抜歯や難治性根管治療、歯性副鼻腔炎等の診断に役立てております。新型の装置ですので被爆線量も比較的少量で撮影可能です。
歯科用根管用長測定器「Root ZX3」

2022年4月より当院は歯科用根管用長測定器「Root ZX3」を導入致しました。 根管長(歯の根っこの長さ)を測る機械です。
高周波モジュールを追加することでHFC(高周波通電)機能を実現します。歯髄の焼灼、根管内外の感染組織や汚染物質の焼灼が行え、歯肉切除用のモードを選択することで、電気メスとしても使用可能です。通常の根管治療に加え、治療の選択肢を広げます。
滅菌装置「クラスBオートクレーブ」

オートクレーブとは、別名『高圧蒸気滅菌器』とも呼ばれ、飽和蒸気によって内部を高温高圧にすることで医療用器具やバイオ系実験器具の滅菌、また微生物の殺滅など、必要に応じて適切な滅菌処理をおこなう機器のことをいいます。
よく大きな圧力なべと例えられますが、どちらも原理は同じで圧力を加えることで容器内を高温にし、それによって調理の時間の短縮や滅菌をおこなっています。
滅菌と殺菌・除菌の違い
では、滅菌とはどういったことなのでしょうか。また、滅菌・殺菌・除菌について、どれも似たような用語ですがどのように違うのでしょうか?
- 除菌
- 「菌を取り除く」ことです。「殺菌」することも除菌に含まれますが、医薬品や医薬部外品以外では「殺菌」を謳えないので、この表現がよく使われます。製品としては食器用洗剤や洗濯用洗剤、アルコールスプレー、清拭用クロスなどがあります。
どの程度減らすか、数や種類についてなどの定義はされておらず、あいまいです。 - 殺菌
- 「特定の菌を殺す」ことです。とくに菌の種類や数は問いません。すべての菌を殺さなくても、数が減れば殺菌といえます。
また、特定の1種類の菌が減っただけでも殺菌といえます。医薬品・医薬部外品に使える表現で、市販薬や薬用せっけんのパッケージなどで目にすることが多いです。
除菌と同じく殺す菌やウイルスの数については明確な指定はありませんが、菌をなくす確かさは除菌よりも高いです。 - 滅菌
- 「あらゆる菌を殺菌する」ことで、とても強力です。
日本薬局方では微生物の生存する確率が 100万分の1以下になることをもって、「滅菌」と定義しています。
つまり、菌をなくす精度で比較するとこのようになります。
滅菌 > 殺菌 > 除菌
設備が揃っているだけでなく使いこなしているかが重要
根管治療では、設備や器具が揃っていることが基本とされます。しかし、ホームページにマイクロスコープや歯科用CTの導入をアピールしていたとしても、高品質な治療が受けられるとは限りません。というのも、これらの器具を操作するには一定レベルの技術と経験が必須となるからです。歯科用CTは使用法の難しさから、オブジェと化していることも少なくありません。歯科用CTに関しては撮影を実施しても、それを正確に診断できる知識が不足していることも珍しくありません。また、設備が揃っていても、設備が治療してくれる訳ではありません。
治療に使用される道具や機器の導入だけでなく、その正しい使用法も重要です。不適切な使用は院内感染や細菌感染を引き起こすリスクがあります。たとえば、クラスBオートクレーブのような滅菌器具を導入していても、適切な滅菌が実施されていないと安全な状態とは言えません。また、ニッケルチタンファイルは、再利用と不適切な滅菌により、根管内で折れる可能性があります。
歯科医院を選ぶ際の重要なポイントは、歯科医師がどれだけその器具や設備に必要な知識と技術を身につけているかです。もし、根管治療を検討している場合は、歯科医院選びを慎重に行うことをおすすめします。
根管治療後に症状が再発する原因と
再発しないための治療方法
再根管治療とは、過去に根管治療で神経を取り除いた歯に対して、再び根管治療を行うことです。むし歯が原因で再び感染した歯、歯の根っこにひびが入って細菌が繁殖した歯、過去の治療精度が低く根管内に細菌が残っている歯は、歯の根っこの先端に膿が溜まることがあります。これを「根尖性歯周炎(こんせんせいししゅうえん)」と言い、再根管治療を行って細菌数を減らすことが必要です。
保険診療での根管治療の成功率は50%以下であるため、2人に1人が再根管治療を要します。それまで行ってきた根管治療の質によって再根管治療が必要かどうかの大きな差が生じるのです。
当院では再根管治療を検討されている多くの患者さんからご相談をいただいております。
再根管治療が必要になるとき
自覚症状がある場合
噛んだ際や歯ぐきを押すと痛みが感じられる、または歯ぐきにニキビのようなもの(フィステル)ができている場合は根尖性歯周炎の可能性があります。このような症状が確認された場合、再根管治療が必要になります。
ただし、注意が必要なのは、ほとんどの方が根尖性歯周炎の自覚症状がないとされている点です。ご自身が気づかないうちに進行していることも多いため、根管治療を受けた経験がある方は定期的にレントゲン検査を受けて、早期に根尖性歯周炎を発見し、適切な治療を受けることが重要となります。
診査で所見が認められた場合
定期検診などで以下のような所見が認められた場合は、再根管治療が必要です。
①神経を取った歯が噛むと痛い、歯ぐきの腫れが引かない
②治療した歯ぐきからフィステル(瘻孔)が観察できる
③レントゲンにて歯の根っこの先端に膿の袋が形成されているのが確認できる
①~③の所見が確認できない状況でも、根管治療の質をさらに向上させるために詰め物や被せ物の交換の際に、再根管治療を選択する場合もあります。
再根管治療の成功率は約40~80%
無菌的な環境で行われる根管治療は、約70~90%と高い成功率を誇ります。一方で、再根管治療の成功率は約40~80%と幅が広がり、初回の治療の質が影響を与えることがわかっています。
特に、治療が繰り返されて歯の根っこがダメージを受けて穴が開いたり、形状が破壊されてしまったりしているケースでは、成功率はさらに低くなり約40%にまで落ち込むこともあります。一方で、解剖学的な形態が保たれており、根尖性歯周炎の症状が現れていないケースの成功率は80%前後に達することもあります。
重要なのは、根尖性歯周炎の症状が見られないケースで再根管治療が行われた場合、成功率は約90%と非常に高いと報告されている点です。再根管治療の必要があるケースでは、できるだけ早い段階で専門医による治療を受けることで、将来的な外科処置を避けられます。
再根管治療を受ける際に重要なこと
再根管治療は、前回行われた治療内容の把握と正確な診断が重要です。なぜなら、再根管治療はむし歯や充填材を取り除く際に、歯の根っこにひびが入ったり穴が開いたりとリスクがあるからです。そのため、再根管治療は慎重かつ正確に行う必要があります。
再根管治療を適切に行うためには設備が整っていることは基本ですが、それらを活用できる歯科医師のスキルも必要です。この両者が揃って初めて、質の高い再根管治療が可能になります。
